[ad_1]
MRSA 感染率多年来一直在下降,但 COVID-19 大流行抹去了多年来取得的进展。 据美国医疗保健流行病学协会称,在大流行期间,由 MRSA 引起的一些感染增加了 41%。
鉴于 MRSA 据称通过接触传播(污染物传播),洗手(医院感染控制部门喜欢他们洗手)是一种适当的补救措施,同时对表面进行消毒。 摘自 CDC 的“清洁和消毒”页面(上次审核时间:2019 年 2 月 27 日):
但如果 MRSA 也通过空气传播呢?
MRSA 是空气传播的吗?
以下是一系列研究表明确实如此(遗憾的是,一些链接已失效,尽管通常搜索标题即可解决问题)。 例如,《医院感染杂志》,“使用便携式 HEPA 过滤装置减少 MRSA 环境污染”(2006 年):
本研究的目的是评估便携式高效颗粒空气 (HEPA) 过滤装置(IQAir Cleanroom H13,Incen AG,Goldach,瑞士)在临床环境中减少 MRSA 环境表面污染的有效性。 在三名严重 MRSA 分散者的病房侧室中,使用琼脂沉降板评估了水平表面上的 MRSA 污染率。 …如果没有空气过滤,80% 到 100% 的沉降板呈 MRSA 阳性…以 140 m(3)/h(一名患者)和 235 m(3)/h(两名患者)的速率进行空气过滤,与无空气过滤相比,污染率显着降低……。 总之,这种便携式 HEPA 过滤装置可以显着减少患者隔离室内 MRSA 环境污染,这可能被证明是对现有 MRSA 感染控制措施的有用补充。
如果 MRSA 不是通过空气传播的,那么 HEPA 过滤器就很难减少它,对吗? 这是来自 JAMA 的另一篇文章,“耳鼻喉头颈外科单位中耐甲氧西林金黄色葡萄球菌空气传播的意义”(2001 年):
MRSA 样本是在单人病房休息期间和更换床单时从空气中采集的。 在所有阶段(从第 1 阶段开始)均检测到 MRSA 分离株 [>7 µm] 到第 6 阶段 [0.65-1.1 µm])。 大约 20% 的 MRSA 颗粒在小于 4 µm 的可呼吸范围内。 耐甲氧西林金黄色葡萄球菌也从无生命环境中分离出来,例如 MRSA 感染患者房间的水槽、地板和床单以及患者的手。 一项流行病学研究表明,我们病房临床分离的MRSA菌株具有同源性,并且来自空气和无生命环境的分离菌株与引起住院患者感染或定植的MRSA菌株相同。
耐甲氧西林金黄色葡萄球菌在患者、空气和无生命环境中再循环,特别是当房间内有活动时。 空气传播的 MRSA 可能在鼻腔 MRSA 定植或呼吸道 MRSA 感染中发挥作用。 应采取措施防止空气中 MRSA 的传播,控制医院内 MRSA 感染。
还有一篇来自麻醉和重症监护 (PDF),“空气传播的耐甲氧西林金黄色葡萄球菌与普通重症监护病房中 MRSA 定植患者之间的相关性”(2004):
在 32 周的时间内,在一个新的、最初不含 MRSA 的重症监护病房中,在 6 个地点每周 3 次,直接在耐甲氧西林金黄色葡萄球菌 (MRSA) 选择性琼脂上进行空气采样,以检查空气样本培养物中是否存在 MRSA,如果存在,是否受到 MRSA 定植患者数量的影响。 80天内共采集了480个空气样本。 总共 39/480(8.1%)个样本被发现 MRSA 阳性,其中 24/160(15%)个阳性空气样本来自隔离 MRSA 定植患者的单人房间,15/320(4.7%)来自开放床区。 病房内每日 MRSA 定植或感染患者数量与每日空气样本培养 MRSA 阳性数量之间存在显着相关性(r2=0.128;P<0.005)。 单人间培养阳性率明显高于开放床区(相对风险=3.2;P<0.001)。 其中一间单间的结果显示,MRSA 患者的存在与 MRSA 阳性空气样本之间存在很强的相关性(相对风险=11.4;P<0.005)。 我们的研究结果表明,我们科室中空气传播的 MRSA 的存在与科室中 MRSA 定植或感染患者的存在和数量密切相关。
床铺整理对病房内空气传播和表面相关耐药细菌负荷的影响”(2023):
在铺床后 1 分钟和 15 分钟内,大多数样本中检测到室内空气中 MRSA 的短暂增加……,表面样本显示 MRSA……在患者环境中定期分离。 证明了铺床后空气中和表面病原体负荷之间的相关性。 研究结果表明,在为携带多重耐药细菌的患者整理床铺时,佩戴口罩并结合谨慎的处理技术非常重要。 如果患者的携带者状况未知,则应考虑在铺床期间和铺床后不久对在场的工作人员和其他患者采取保护措施。 铺床后至少 30 分钟后方可开始表面消毒。
呃,在清洁表面之前,你必须让细菌沉淀下来! (当然, MRSA 在工厂化农场中通过空气传播 ——但显然不是在医院!)
现在,很明显,污染物传播是 MRSA 传播的一种途径——考虑到过去 MRSA 的成功减少,几乎可以肯定是主要途径。 然而,除非我们愿意接受一定程度的 MRSA 持续传播,否则我认为很明显,空气传播的 MRSA 必须得到解决,当然是在预防原则的层面上。 如果设置的 HEPA 过滤器(人们认为)可以捕获 SARS-CoV-2,也可以捕获 MRSA,那是不是很糟糕? 或者 [dread word] 面具? (当然,鉴于世卫组织、疾病预防控制中心和医院感染控制界对空气传播的不合理和不科学的“大规模抵抗”,我对抵抗空气传播有很大的优先权。换句话说,这些机构已经形成。不是好的形式。或责任。)
幸运的是,FDA 已经批准了一种可以阻断 MRSA 的口罩。 现在让我们谈谈当前预防 MRSA 的预防措施。
强化屏障预防措施能否解决空气中 MRSA 传播问题?
我们必须将强化屏障预防措施 (EBP) 纳入 CDC 所理解的更大的感染控制框架内。 来自“感染控制基础知识”:
建议采取两级预防措施来防止医疗机构中的感染传播:
标准预防措施和基于传输的预防措施。
标准预防措施 (最后浏览页面:2016 年 1 月 26 日):
所有患者护理均采用标准预防措施。 它们基于风险评估,并利用常识性做法和个人防护设备的使用来保护医疗保健提供者免受感染并防止感染在患者之间传播。
进一步来说:
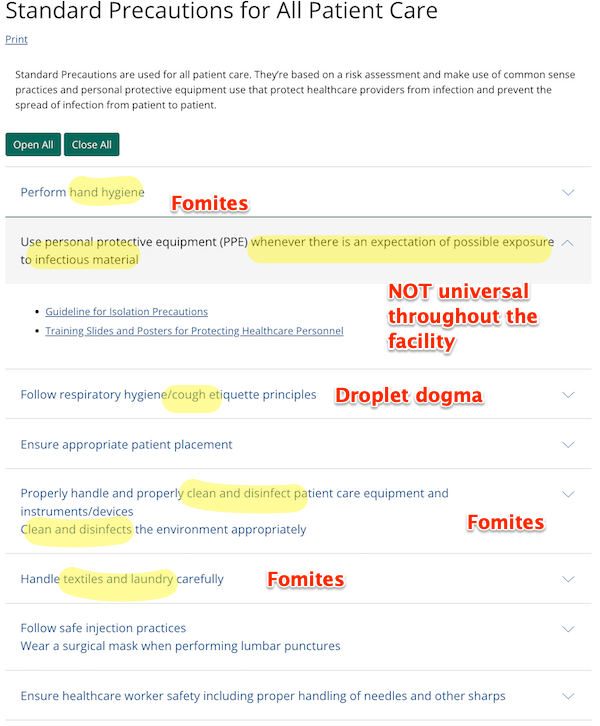
传输注意事项 (最后浏览页面:2016 年 1 月 7 日):
基于传播的预防措施是基本感染控制的第二层,除了标准预防措施之外,还适用于可能感染或被某些传染性病原体定殖的患者,需要采取额外的预防措施来防止感染传播。
传输预防措施至少有一个空中部分。 这里是:

显然,这些“预防措施”完全不足以防止空气中无症状的 3 级生物危害 (SARS-CoV-2) 的传播,这种病毒像烟雾一样在整个设施中传播。 我也不确定它们是否适合 MRSA; 如果说 MRSA 在新冠病毒大流行的早期阶段上升了 41%,那就不成立了。 (这些“预防措施”没有考虑预防原则,这难道不令人惊奇吗?)
现在我们到达“强化屏障预防措施”,这是第三层预防措施 安德鲁·“鼠脸安迪”·科莫的死亡陷阱 仅限疗养院。 来自 CDC 的常见问题解答:
什么是强化屏障预防措施?
增强屏障预防措施是一种感染控制干预措施,旨在减少疗养院内多重耐药菌 (MDRO) 的传播。 强化屏障预防措施包括在高接触居民护理活动中,为已知被多重耐药菌定植或感染的居民以及多重耐药菌感染风险较高的居民(例如,有伤口或留置医疗器械的居民)提供防护服和手套。
增强型屏障预防措施和标准预防措施有什么区别?
作为适用于所有居民护理的标准预防措施的一部分,个人防护装备的使用基于对血液、体液、分泌物或排泄物的“预期暴露”。 例如,当可能接触血液或其他潜在传染性物质、粘膜、不完整的皮肤或受污染的设备时,建议戴手套。 建议穿着长袍来保护皮肤并防止在可能导致接触血液、体液、分泌物或排泄物的手术和活动期间弄脏衣服。
增强的屏障预防措施将长袍和手套的使用范围扩大到预期的血液和体液暴露之外。 他们重点关注在高接触性住院护理活动中使用长袍和手套,这些活动已被证明会导致多重耐药菌转移到医护人员的手和衣服上,即使血液和体液接触是没有预料到的。 建议已知被多重耐药菌定殖或感染的居民以及多重耐药菌感染风险较高的居民(例如有伤口或留置医疗器械的居民)采取强化屏障预防措施。 使用增强型屏障预防措施时,标准预防措施仍然适用。 例如,如果在高接触护理活动中预计会出现飞溅和喷雾,除了防护服和手套外,还应使用面部防护。
在那里看到有关空降的任何信息吗? 面具? 没想到。 凯文·卡瓦诺再次说道:
EBP 只允许在某些时候使用接触预防措施,并且允许居民在设施周围走动。 “居民不被限制在自己的房间里,也不需要被安置在私人房间里。” 即使进行传播风险较低的活动(例如传递药物),这些活动的频繁进行仍可能导致传播。
加强屏障预防措施并且不提倡对主要病原体进行入院筛查与确定和修改患者的微生物组以防止传播给其他个体是相反的。
再次强调,不存在任何空气传播的东西——当然是 SARS-CoV-2,也可能是 MRSA——可以在整个设施中传播的概念。
结论
既然空气传播对于 CDC 的所有预防措施来说都是一个巨大的漏洞,为什么卫生(假定的)机构还要采用增强型屏障预防措施呢? 宣布 CDC 新 EBP 指南的信函提供了一条线索:

金钱(音乐插曲)。 正如我在此处所示,与 CDC 关于学校通风的指导完全相同。 因此,如果您在疗养院照顾的某人感染了 MRSA,请记住 CDC 没有保护他们免受空气传播,以及原因。
笔记
[1] 奇怪的是,Abaluck 等人允许进行随机试验的自然实验并未列出。 或不。

[ad_2]
Source link




















